目次
麻酔法の種類
全身麻酔
麻酔薬を用いて意識を消失させ、切開の痛みを感じさせなくする方法。
吸入麻酔薬や静脈麻酔薬を用いて行う。
脊椎麻酔
脊椎腰部のくも膜下腔に注射針を穿刺し、脳脊髄液の中へ麻酔薬を注射し、下腹部~足までをしびれ、麻痺させる。
長時間の手術には適さない。
硬膜外麻酔
脊髄を囲んでいる硬膜の外側に麻酔薬を注入する方法。範囲を限定して麻酔することが可能。
伝達麻酔
末梢神経やその周辺、神経の根元に麻酔薬を直接注射して、刺激伝導を抑制遮断する麻酔。
前腕部などの限られた範囲の手術に用いる。
局所浸潤麻酔
麻酔をかけたい部位に直接注射し、局所的に使用する浅い麻酔。
麻酔の副作用
- 吐気、嘔吐
- 頭痛、咽頭痛
- めまい、ふらつき
- 悪寒、発熱
- 口渇
- 手足の痺れ
- 低体温
- 歯の損傷
麻酔の合併症
- 術後せん妄
- 術後神経麻痺
- 硬膜外腔からの感染
- 血腫
- 悪性高熱症
- 肺塞栓
全身麻酔のメリットとデメリット
全身麻酔のメリット
精神的、身体的苦痛が少なく管理しやすい。
十分な酸素供給ができる。
全身麻酔のデメリット
機器、器具が複雑。高度な技術が必要。
局所麻酔のメリットとデメリット
局所麻酔のメリット
方法、器具が簡単。意識があるため、状態の訴えが可能
局所麻酔のデメリット
完全に苦痛を除去できないことがある。技術の差がハッキリと出る。
麻酔の管理・維持
モニターを利用して適正な呼吸循環、体温を維持しつつ、適切な麻酔深度、筋弛緩状態を保つ必要がある。
吸入麻酔の維持濃度は麻酔、伝達麻酔を併用した場合や、高齢者、小児、低体重などで低下することに注意する。
術後は塞栓予防のために深部静脈血栓予防装置を装着する。
麻酔事故で最も多いのは酸素欠乏であり、酸素の流量には常に気を配り少しでも偏重が見られた場合は増すいいに報告する。
尿量は患者の血圧が下がりすぎた時に少なくなる為、麻酔を浅くするなどし血圧を上げる必要がある。
全身麻酔からの覚醒
- 酸素吸入を行いつつ、覚醒を待つ。
- 呼吸量、意識レベルの観察を行う。
- 呼吸回数、顔色は常に注意して観察を続ける。
- 深呼吸を行い、無気肺を防ぐ。
- 咳を行い痰を排出させる。
- 高齢者の場合は特に注意し、15分おきの体位ドレナージを行う。
- 麻酔覚醒後は全身状態を確認し麻痺の早期発見につとめる。
- 嘔吐による窒息を防ぐためにも吸引器を常設しておく。
術後バイタルサイン測定
体温
- 術後は低体温になりやすい
- 炎症反応や感染があると上昇する
- 術前の平熱との比較する
血圧
- 血栓、出血などで変動
- 出血での変動がある
- 術前の平常時との比較
脈拍
- 麻酔深度や出血の影響で変動
- 精神的な影響で変動する
- 不整脈の有無(術前の頻度との比較)
呼吸
- 麻酔の影響で変動しやすい
- 呼吸器合併症があると変動
疼痛
疼痛のコントロールができていないと早期離床に繋がらない。
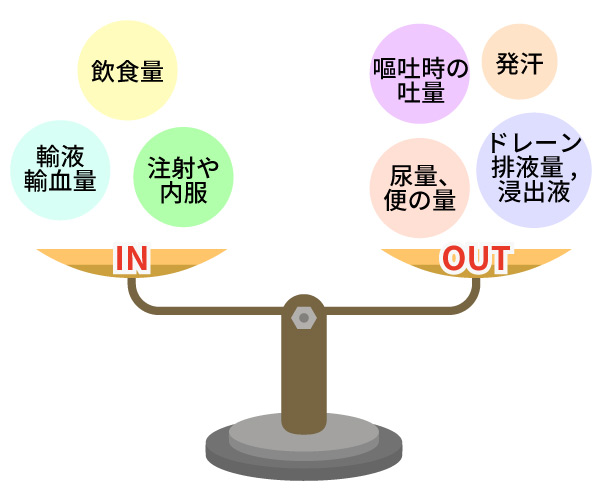
体液インアウトバランス
- ドレーン量、出血量、尿量、下痢の有無、量
- 輸液・輸血の滴下速度をインアウトバランスを考慮して調整する。
- 輸液ルート閉塞の有無
- 刺入部の発赤、腫脹
- 発汗量
その他
- 覚醒状態、意識レベル
- 創部周辺の熱感、腫脹
- 創部の処置は無菌的に行う。
- 痺れの有無
- チアノーゼの有無
- 浮腫の有無
- 術部以下抹消の拍動触知
無理の無い範囲で早期離床を促すことで合併症などの予防に繋がる。
