脱水症の病態生理
脱水症 dehydration とは、体内の水分の喪失、摂取不足による体液量が不足した状態をいう。
体液の主成分(水、Na)が体外へ喪失して起こる。
高張性脱水(水欠乏性脱水)
Naより水の喪失が多い場合を水欠乏性脱水という。
水分の供給不足、体外への喪失による体液中の水分が欠乏して起こる。
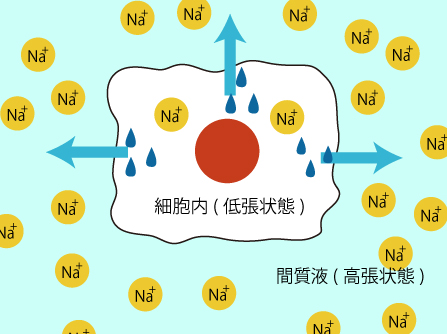
細胞内から間質への水の移動が行われ、細胞外液の水分量が増加する。
細胞外の浸透圧が上昇、高張性脱水となる。細胞内が脱水状態である。
随伴症状
口渇、血漿浸透圧上昇、血清Na上昇、けいれんや昏睡
低張性脱水(Na欠乏性脱水)
水よりNaの喪失が多い場合をNa欠乏性脱水という。
Naの摂取障害、供給不足による低Na血症を生じる。
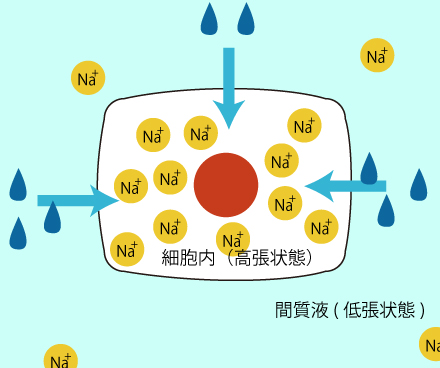
間質から細胞内への水の移動が行われ、細胞外液の水分量が減少する。
細胞外液の水分量が減少し、細胞外の浸透圧が低下、低張性脱水となる。細胞外が脱水状態である。
随伴症状
循環血漿量の低下により、血漿浸透圧の低下、血清Na低下、立ちくらみ、低血圧、頻脈、脳浮腫
等張性脱水(混合性脱水)
水とNaの均衡は保たれたまま、同時に絶対量が減る。細胞外、間質液の電解質濃度は変わらない。
随伴症状
水欠乏性脱水とNa欠乏性脱水の両方の症状を呈する。
脱水症の原因
高張性脱水(水欠乏性脱水)
- 水分摂取障害、水分供給不足
- 利尿剤による尿量増加、尿崩症(抗利尿ホルモンの低下)などによる病的喪失
- 不感蒸泄による喪失(発熱、高温下での発汗)
- 意識状態 興奮
低張性脱水(Na欠乏性脱水)
- 下痢、嘔吐などによる消化液の喪失
- 皮膚からの喪失(大量の発汗、出血、熱傷による滲出液)
- Na喪失性疾患(腎機能障害、副腎皮質不全)
- 利尿剤による尿中Na増加
- Na体内貯留(イレウス、腹膜炎、浮腫)
- 意識状態 昏睡
脱水症の診断
問診
脱水症状の聴取
立ちくらみ、脱力感、倦怠感、口渇、体重の増減などの有無
水分の出納
- 水分摂取量の確認(経口、輸液による量)
- 尿量の回数、量の確認
- 治療や疾患による水分喪失の有無
- 発熱、下痢、嘔吐の有無
- 高温下での作業、発汗
計測・観察
- バイタルサイン
- 皮膚の状態
- 体重測定
脱水症の検査
高張性脱水(水欠乏性脱水)
| 血清Na | 150mEq/l 以上 細胞外が脱水状態,高張状態であるため |
| 循環血漿量 | ↓↓ |
| 赤血球数,Hb,Ht(ヘマトクリット値)、血漿総タンパク | ↑↑ 水分量が低下するため、濃度が上がり高値を示す。 |
| 尿量 | ↓↓ |
| 尿比重 | ↑↑(濃縮尿) |
低張性脱水(Na欠乏性脱水)
| 血清Na | 130mEq/l 以下 細胞外が低張状態であるため |
| 循環血漿量 | ↓↓ |
| 尿量 | ↓↓ |
| 尿比重 | ↓↓ |
脱水症の治療
経口摂取による水分補給
軽度の脱水症であれば、経口摂取での水分補給で症状は改善される。
水分と電解質が補給できる飲料が良い。
輸液による水分補給
高張性脱水(水欠乏性脱水)
5%ブドウ糖など、電解質濃度が低い低張液を使用。
低張性脱水(Na欠乏性脱水)
生理食塩水などの電解質濃度の高い高張液を使用。
輸液量の計算
輸液量 = 水分喪失量×1/2(~1/3) + (生理的必要量) + (予測喪失量)
一日の水分出納を観察し、個人差、体重、年齢などを考慮し輸液量を算出する。
状態が安定すれば、維持輸液に切り替え様子を観察する。
脱水症の看護
経口からの水分補給の場合、できるだけ経口での摂取ができるよう、口当たりの良い食べ物や患者の嗜好などを考慮し、工夫して援助する。
輸液での場合、輸液量の調節、点滴ラインの確認など管理を慎重に行う。
水分出納バランスの観察
摂取量:経口、輸液摂取量
喪失量:下痢、嘔吐、尿量、便の量、浮腫、発汗など
脱水症の悪循環防止
病室の温度、湿度の管理。
高温下での作業を減らす。
粘膜が乾燥すると二次感染による症状悪化が予測されるため、保清、保湿を行う。
また、患者自身での必要水分量の目安、効果的な水分補給方法などの指導を行う。
